Теоретические основы объективных методов обследования слуха ребенка давно известны и хорошо изучены специалистами по подбору и настройке слуховых аппаратов. Выбор того или иного метода зависит от состояния пациента и задач, которые нужно решить в медицинском кабинете здесь и сейчас. Большую роль в успешности оценки слуха пациента для последующего протезирования играет грамотная интерпретация полученных во время обследования результатов.
В предлагаемой вашему вниманию статье врач-сурдолог, директор Центра хорошего слуха «Радуга звуков» Анна Владимировна Семенова рассказывает об актуальных объективных методах диагностики, а также о том, какие полученные во время обследования данные требуют особого внимания и каким образом они помогают составить достоверный прогноз о будущем ребенка.
В наш Центр нередко приходят семьи, в которых дети уже достаточно давно имеют потерю слуха. Возникает очевидный вопрос: почему они раньше не обращались за профессиональной помощью? Хорошо известно, что чем раньше у ребенка будет обнаружена проблема со слухом, чем быстрее проведена диагностика, подобраны и настроены слуховые аппараты либо предложена операция по кохлеарной имплантации, тем скорее можно будет начать слухоречевую реабилитацию, которая поможет маленькому пациенту научиться говорить и понимать речь других людей.
Современная аудиология предлагает различные способы диагностики слуха, и, как показывает практика, наиболее достоверными являются объективные методы. По сравнению с субъективными, они имеют важное преимущество — их результаты никоим образом не зависят от способности пациента давать обратную связь, от практического опыта специалиста и других субъективных факторов. По этой причине результаты могут использоваться в качестве доказательной базы во время прохождения МСЭК и установления статуса профессионального заболевания.
С чего начинается обследование слуховой системы человека? Какие нарушения можно выявить на этом этапе?
Начало начал
Итак, первый этап диагностики слуха у пациентов всех возрастов включает импедансометрию, тимпанометрию и акустическую рефлексометрию. Сразу скажу, что эти объективные методы используются для определения состояния среднего уха, расположенного за барабанной перепонкой, а значит, недоступного для прямого осмотра. В большинстве случаев они позволяют сделать предположение о вероятности/необходимости использования хирургического метода лечения тугоухости.
Импедансометрия. Объективный метод диагностики слуха, помогающий найти место и характер нарушения в слуховой системе. Она дает сведения о состоянии среднего уха, слуховой трубы, улитки, слуховых и лицевых нервов. Из всего многообразия тестов, включенных в этот вид обследования, сконцентрируемся на двух — тимпанометрия и акустическая рефлексометрия.
Тимпанометрия позволяет оценить состояние среднего уха, выяснить, есть ли у человека хронический отит, перфорация барабанной перепонки, аномалия развития слуховой системы в целом.
Акустическая рефлексометрия используется для разных целей, и в том числе как способ, позволяющий подтвердить существование у пациента феномена ускоренного нарастания громкости (далее ФУНГ). Отсутствие или наличие рефлекса помогает определить степень нарушения слуха у ребенка. Известно, что акустические рефлексы пропадают при потере слуха, превышающей 60 Дб. Поэтому, если в результатах КСВП маленького пациента видна тяжелая или глубокая потеря слуха, но импедансометрия при этом обнаруживает наличие рефлексов, это должно стать сигналом: где-то есть нестыковка, и обследование нужно повторить.
Классическая тимпанометрия. При нейросенсорной тугоухости имеет тип А. Во время анализа полученных данных необходимо обращать внимание на маленькие цифры на графике тимпанограммы, которые содержат массу полезной информации. Именно они отражают состояние среднего уха, показывают, слуховые аппараты с какими техническими характеристиками могут стать оптимальным решением для компенсации потери слуха и какие внутриушные вкладыши лучше использовать.
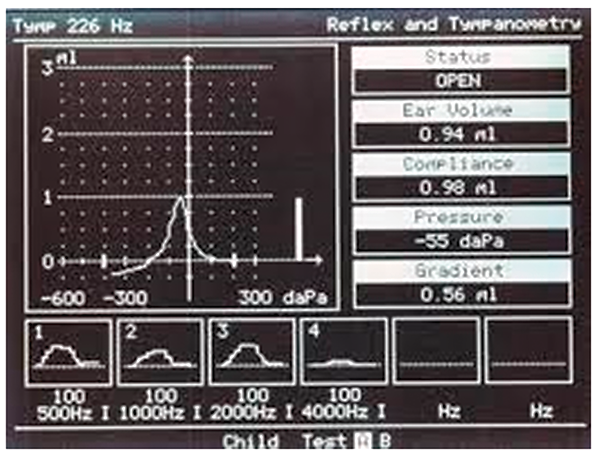
Первая важная цифра — объем. Если он превышает среднестатистические значения, то могут возникнуть определенные ограничения при слухопротезировании. Поскольку речь может идти о перфорации барабанной перепонки, использование внутриушной локализации слухового аппарата или телефона не рекомендуется, так как их нельзя обработать антисептиком. Таким пациентам нельзя пользоваться внтуриушными слуховыми аппаратами, а также необходимо быть осторожными при ношении аппаратов с телефоном в ухе. Если размеры объема, наоборот, очень маленькие, возникает другая проблема — сложность в использовании стандартного ушного вкладыша. Наиболее часто это встречается у пожилых людей, когда в силу возрастных изменений слуховой проход суживается либо появляются костные выросты. Оптимальным решением может стать изготовление индивидуального ушного вкладыша.
Вторая важная цифра — высота пика, которую специалисты нередко называют маркером медицинских проблем. Если пик очень маленький, если вместо горки на тимпанограмме присутствует прямая линия, то скорее всего у пациента есть кондуктивное или смешанное снижение слуха.
Третья важная цифра — давление. У детей и взрослых диапазон нормальных значений отличается. В детском возрасте допустимо наличие отрицательного давления до — 150 ед. Это связано с анатомическими особенностями строения детского уха. Однако, если на тимпанограмме видно существенное изменение нормальных значений, то высока вероятность нарушения вентиляционной функции слуховой трубы, и в число жалоб у таких пациентов входят аутофония или шум.
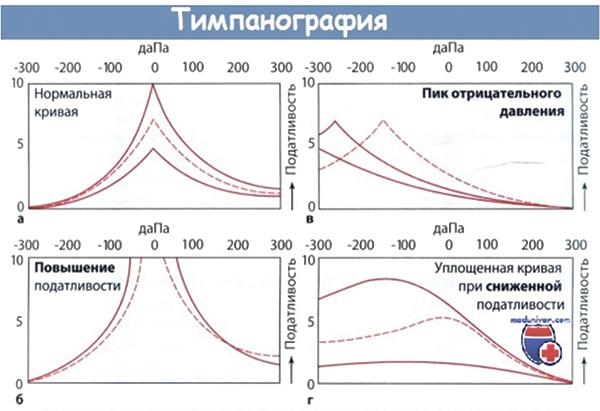
Итоговые кривые четырех наиболее важных результатов тимпанографии. Кривые отражают податливость барабанной перепонки к изменениям давления в наружном слуховом проходе.
а — Нормальные кривые: вершина кривой соответствует примерно нулевому давлению, когда давление в барабанной полости и наружном слуховом проходе одинаково.
б — Кривая при повышенной податливости барабанной перепонки: при избыточной подвижности барабанной перепонки вершина кривой соответствует повышенному уровню податливости. Такая картина возможна при образовании атрофических рубцов в натянутой части барабанной перепонки или при нарушении непрерывности цепи слуховых косточек.
в — Пик отрицательного давления: вершина кривой смещена ниже уровня 100 даПа из-за сниженного давления в полости среднего уха.
г — Уплощенная тимпанограмма без пика податливости. Такая кривая регистрируется при скоплении выпота в полости среднего уха, а также при перфорации барабанной перепонки, когда эквивалентный объем наружного слухового прохода оказывается повышенным.
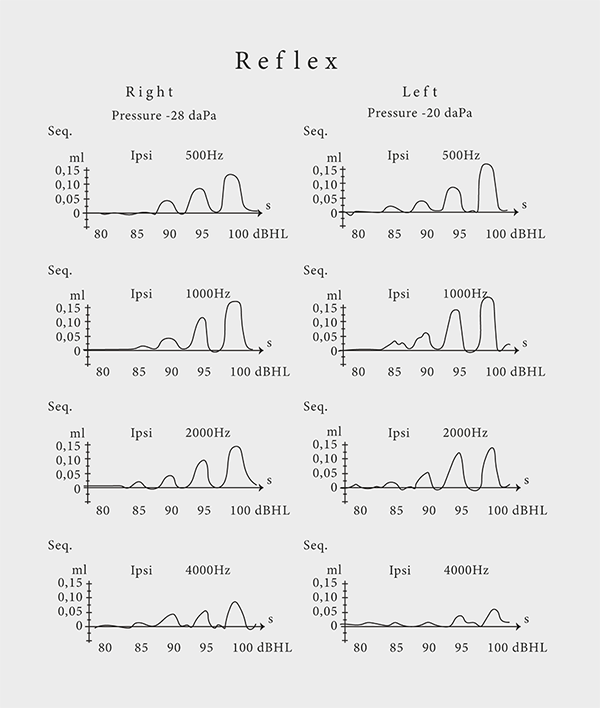
Акустический рефлекс. Защищает ухо от излишне громких звуков, что позволяет избежать получения акустической травмы. В норме он находится на уровне 80 дБ, измеряется на частотах от 250 до 4000 кГц. За счет анатомической особенности перекрещенных слуховых нервных путей при стимуляции одного уха ответ приходит в оба. Благодаря этой особенности человека во время подбора и настройки слуховых аппаратов у специалиста появляется возможность проверить правильность их работы.
В аудиологии существует такое понятие, как относительный акустический рефлекс. Он показывает разницу между порогом слуха на данной частоте и уровнем возникновения рефлекса, которая в идеальном случае должна быть не менее
60 дБ. Если разница меньше, у человека однозначно имеется ФУНГ. Нужно помнить, что при выраженном ФУНГе человек остро реагирует на громкие звуки разной частоты, но зная его параметры акустического рефлекса, можно настроить слуховые аппараты таким образом, что они минимизируют эти неприятные ощущения. Относительный акустический рефлекс всегда находится примерно посередине между комфортным уровнем слышимости и дискомфортом.
Другие методы диагностики
Кроме рассмотренных нами объективных методов диагностики существуют и некоторые другие. Наиболее часто они используются при диагностике уровня слуха у детей, начиная с первых дней их жизни.
Регистрация КСВП (коротколатентных слуховых вызванных потенциалов). Проводится в состоянии естественного сна. Это исследование показывает электрофизиологическую активность большей части слухового проводящего пути (слухового нерва, ствола мозга), а их регистрация находится в прямой зависимости от состояния звукопроводящей системы (наружного слухового прохода и среднего уха). При нарушении воздушной проводимости, например при атрезии (заращении) слухового прохода, определение порога слуха с использованием костного звукового стимула позволяет оценить перспективность и эффективность оперативного лечения малышей.
Еще один вид обследования, направленный на определение порога слуха в первую очередь ребенка — это ASSR-тест, или компьютерная аудиометрия. Ее несомненное достоинство — определение порогов слуха по частотам, что дает возможность получить рельеф аудиограммы у маленького пациента и правильно настроить его слуховые аппараты.

Отоакустическая эмиссия (ОАЭ). Ее задача — оценить ответ волосковых клеток внутреннего уха на определенный звуковой сигнал. Соответственно, она либо их наличие, либо отсутствие. Во время проведения процедуры необходимо строго придерживаться методики проведения обследования. Если по каким-то причинам ОАЭ показывает отрицательный ответ, это вовсе не значит, что эмиссия отсутствует, клетки погибли и у ребенка слуха нет. Причин может быть много: неправильное проведение самой процедуры, воспалительное заболевание уха, наличие нарушения проходимости слуховой трубы, серная пробка и даже некорректная установка зонда. Чтобы проверить результат, необходимо пройти диагностику еще раз, но не ранее, чем через месяц.
Одно из нарушений, которое помогает выявить ОАЭ — ретрокохлеарная патология. Эмиссия регистрироваться будет, но ребенок по факту — неслышащий. Связано такое явление с поражением путей проведения нервного импульса в центральные корковые структуры мозга, при этом сами волосковые клетки здоровы, звук они воспринимают и импульс передают.
В этой связи в особую группу выделяются недоношенные дети. Отсутствие ответа на КСВП у этой категории пациентов еще не говорит о наличии ретрокохлеарной патологии.
Такие малыши рождаются с незрелой центральной нервной системой, которая продолжает созревать по мере взросления ребенка. По этой причине повторное обследование рекомендовано провести спустя
Как мы видим, в современной аудиологии существует достаточно большой выбор объективных методов диагностики слуха. Все они могут быть использованы и для детей, и для подростков, и для взрослых. Каждый из них нацелен на выявление патологии в одном из отделов слуховой системы человека. Поэтому для получения достоверной картины слуха важно провести множество тестов. Только дополняя одно обследование другим, можно подтвердить их достоверность. Особенно важно это в отношении детей, так как по мере взросления ребенка будут меняться и особенности его слуховой системы. Если есть подозрение на нарушения слуха, сурдологи рекомендуют проводить комплексную диагностику как минимум два раза. Потому что получение однократного отрицательного результата не является достаточным основанием для постановки окончательного диагноза.

Врач-сурдолог,
директор ЦХС «Радуга звуков»,
г. Москва